バセドウ病は、20-40代に多くみられ、女性は男性の約5倍かかりやすいといわれています。
本来は異物を排除する役割の免疫が、自分自身の正常な甲状腺に反応し、攻撃を起こす疾患の一種です。
それによって、動悸、息切れ、体重減少、汗をかきやすいなどの症状が起こります。
この記事では、自分がバセドウ病かもしれないと思う方、バセドウ病と診断された方にむけて、原因や治療法などを徹底的に解説します。
目次
甲状腺とは
①甲状腺の場所
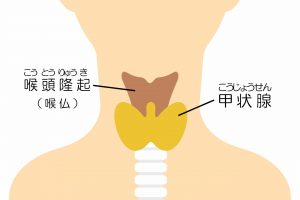
甲状腺(こうじょうせん)とは、首の前面、喉仏の下あたりにある臓器です。
蝶ネクタイのような形をしており、正常の大きさは左右それぞれ4cmほどで、首を正面から触ると甲状腺のやわらかい感触を確かめることもできます。
②甲状腺ホルモン
甲状腺は甲状腺ホルモンを産生します。
甲状腺ホルモンは、全身の様々な臓器に作用して以下のような効果をもたらします。
- 代謝を上げる
- 心臓の収縮力と心拍数を上げる
- 糖の吸収を促進し、血糖値を上げる
- コレステロール値と中性脂肪を低下させる
さらに、神経系に作用して思考を迅速化させたり、身体や脳の発達・骨格の成熟を促す作用もあります。
バセドウ病とは
バセドウ病では、甲状腺に抗体がくっついてしまうことで、「甲状腺ホルモンを出しなさい」という信号が誤ってつたわってしまいます。
これによって、甲状腺から通常より多くの甲状腺ホルモンが分泌されてしまい、動悸などの症状を起こすのです。
※もっと詳しく知りたいあなたへ:甲状腺ホルモンの分泌と、バセドウ病が起こる仕組み
甲状腺ホルモンはどのような仕組みで分泌されるのでしょうか。
まず、脳の視床下部という部分から、甲状腺刺激ホルモン分泌ホルモン(TRH)が放出されます。
次に、TRHが脳の下垂体前葉という部分に作用して、甲状腺刺激ホルモン(TSH)の分泌を促します。
そして、そのTSHが甲状腺に作用して、甲状腺ホルモンの合成がすすむのです。
甲状腺ホルモンにはT4(サイロキシン)、T3(トリヨードサイロニン)、rT3(リバースヨードサイロニン)などの種類があります。(このうち甲状腺から最も多く分泌されるのがT4であり、血液検査でもT4を測ります。)
このように、通常は、甲状腺にあるTSH受容体にTSHがくっつくことで、「甲状腺ホルモンを分泌しなさい」という命令が伝わり、甲状腺ホルモンが分泌されます。
バセドウ病では、身体の中で、TSH受容体抗体(TRAb)が作られます。
(このような、自分の身体に対する抗体を一般的に自己抗体と呼びます)
TRAbがTSH受容体にくっつくと、TSHと勘違いされてしまい、甲状腺ホルモンを分泌せよ、という命令が伝わってしまいます。
その結果、甲状腺ホルモンが過剰に分泌されるのです。
バセドウ病の症状
バセドウ病では、甲状腺ホルモンの分泌が過剰になることで以下のような自覚症状が生じます。
- 倦怠感
- 暑がり
- 汗かき
- 体重減少
- いらいら
- 動悸
- 食欲増加
- 下痢
- 筋力低下
- 手の震え
- 月経不順
さらに、バセドウ病では、
- 甲状腺が腫れて首が太くみえる
- 眼が飛び出す(びっくりした時のような眼になります)
なども特徴的です。
首が以前より腫れている場合や、目つきの変化を指摘された場合には、バセドウ病の可能性が高まります。
かならず病院を受診しましょう。
甲状腺の検査はどんなもの?
【血液検査】
甲状腺の機能を調べるためには、採血を行って以下のような項目を調べます。
- FT3, FT4 : 血液中の甲状腺ホルモン。バセドウ病では高値になります。
- TSH:甲状腺刺激ホルモン。バセドウ病では低下することが多いです。
- TRAb: TSH受容体抗体。バセドウ病の原因になる自己抗体です。
- TSAb:TRAbのうち、甲状腺ホルモン分泌を刺激しているもの。
【放射性ヨードシンチグラフィ、テクネシウムシンチグラフィ】
甲状腺ホルモンは、ヨードを原料として作られます。
これを利用して、放射性のヨードを飲み、甲状腺にどれだけヨードが取り込まれたかを確認するのが放射性ヨードシンチグラフィです。
ヨードを飲んでから一定時間後に特殊なカメラで甲状腺を撮影すると、ヨードが取り込まれた部分が黒くうつります。
その画像を見て、通常よりも取り込みが激しい場合に、甲状腺機能が亢進している、と判断されます。
テクネシウムでも、ヨードと同じように甲状腺の機能を見ることができます。
【超音波検査(エコー)】
首にエコーをあてることで、甲状腺の構造を確認します。
しこりがないかや、甲状腺の大きさを確認することができます。
また、甲状腺に流れる血流量を測ることもできます。
その他、甲状腺のがんを疑う場合などには、甲状腺の一部を採取して観察する細胞診や生検を行うこともあります。
他に区別すべき病気は?
無痛性甲状腺炎
甲状腺機能亢進症の逆で、甲状腺の機能が低下する病気として橋本病があります。
その橋本病の経過の途中で起こるのが無痛性甲状腺炎です。
橋本病では、甲状腺の一部が壊れて、中に蓄えられていた甲状腺ホルモンが流出することがあります。
その結果、一時的に甲状腺ホルモンが過剰になり、動悸や暑がり、体重減少などの症状を起こすのです。
甲状腺ホルモンは1週間程度で半分に減るといわれています。時間がたつにつれて症状がおさまることが多いでしょう。
亜急性甲状腺炎
ウイルスなどに感染した後に起こることがあるのが、亜急性甲状腺炎です。
なんらかの原因によって甲状腺が破壊されることで、蓄えられていた甲状腺ホルモンが血中に流出し、症状を起こします。
首の前を押すと痛い、硬くなっているなどの特徴があります。
基本的に数か月で自然治癒しますが、症状が強い場合にはNSAIDsやステロイドを使うことがあります。
治る?どんな治療を受ける?
バセドウ病の治療には、薬、放射線、手術があります。
【薬】
- 抗甲状腺薬治療
チアマゾール(MMI、商品名メルカゾール)、プロピルチオウラシル(PTU、商品名チウラジール)などがあります。
これらは抗甲状腺薬と呼ばれる薬で、甲状腺ホルモンの合成を阻害することで症状を改善します。
副作用もあります。特に注意が必要なのが無顆粒球症です。
薬の飲み始めに起こりやすく、0.1-0.5%の頻度で生じます。
白血球の数が激減することで感染症を起こしやすくなり、高熱やのどの痛みをきたします。
無顆粒球症は非常に危険なため、早期発見のためにも、服薬中は定期的に血液検査を行う必要があります。
- 無機ヨード
抗甲状腺薬の代わりに、無機ヨードを内服する場合があります。
甲状腺ホルモンはヨードを材料としています。
ヨードをわざと薬で体内に入れることで、甲状腺はヨードを取り込むのに夢中になります。
その結果、甲状腺ホルモンの産生を忘れてしまう、というしくみです。
抗甲状腺薬と比較して重篤な副作用を起こしにくいのが利点です。
一方で、この薬の効果は長くは続きません。
これらの内服治療はいずれも、一度薬を飲めば完治するというものではありません。
定期的に通院し、血液検査によって経過を見ながら治療を続ける必要があります。
また、通常の場合は内服によって甲状腺ホルモンは数か月以内に正常化しますが、再燃することもあり、長期的なフォローが必要です。
【放射線】
放射性のヨードを飲む治療です。
ヨードが甲状腺に集まりやすい性質を利用して、放射性のヨードを甲状腺に集め、放射線によって甲状腺を破壊する方法です。
これによって、過剰なホルモン合成を防ぐことができます。
効果は1-2カ月後に現れます。
また、数年後に甲状腺機能低下症に移行することもあります。
【手術】
手術によって甲状腺を取り除きます。
甲状腺の一部を取り除く場合と、すべて取り除く場合があります。
すべて摘出して確実に甲状腺の機能を低下させ、薬で甲状腺ホルモンを補充することが多いです。
バセドウ病は放置すると危険
バセドウ病を放置すると、甲状腺クリーゼを起こし、死に至ることがあります。
甲状腺クリーゼとは、甲状腺に異常があるところに、さらにストレスが加わったときに起こる状態です。
誘因として、感染や怪我、手術、ストレスなどが考えられます。
精神異常、発熱、頻脈、心不全、嘔吐や下痢などの重篤な症状をきたし、生命の危機に直面します。
甲状腺クリーゼが起こった場合には緊急で治療を開始します。
発生頻度は高くありませんが、注意が必要です。
バセドウ病Q&A
バセドウ病と甲状腺機能亢進症の違いは?
甲状腺機能亢進症とは、病気の名前ではなく、「甲状腺ホルモンが過剰に分泌されることで、動悸やふるえなどが見られる状態」を意味します。この原因として最も多いのがバセドウ病です。
つまり、甲状腺機能亢進症=バセドウ病、ではなく、バセドウ病は甲状腺機能亢進症の原因のひとつということになります。
バセドウ病はストレスが原因って本当?
心理的なストレスはバセドウ病の危険因子であるといわれています。しかし、なぜストレスがバセドウ病を誘発するのかは未だにわかっていません。また、ストレス以外にも、出産やアレルギー性鼻炎など、他のストレスもバセドウ病の発症に関わるといわれています。
食べてはいけない食べ物はある?
医師からの指示がない限り、食事制限は特にないようです。
ただ、受けている治療内容等によっては制限される場合もあるので、気になる場合は受診時に確認しましょう。
バセドウ病は遺伝する?
バセドウ病の原因遺伝子はわかっていません。
しかし、親、兄弟、祖父母がバセドウ病の場合、バセドウ病リスクが20~40倍になると考えられています。
ただし、遺伝のみでなく、環境などの様々な因子が関連して発症に至ると考えられています。
バセドウ病と妊娠の関係は?
バセドウでは、月経周期がずれたり、月経が来なくなるなどの症状がみられることがあります。
しかし、治療によって甲状腺ホルモンをしっかりコントロールできていれば、流産の確率などはほぼ正常といわれています。
ただ、甲状腺ホルモンの値が高いままの妊娠では、流産や早産の可能性があがってしまいます。
前もって十分に治療しておくことが大切です。
また、抗甲状腺薬であるメルカゾールは、妊婦さんには使用することができません。
妊娠初期に服用すると胎児に異常が生じることもあるため、薬剤の変更が必要です。
さらに、出産後にバセドウ病が悪化することもあります。
妊娠前後は、かならず定期的に受診して医師の指示に従いましょう。
何科にかかれば良い?
内分泌科が専門です。
特に、東京では表参道の伊藤病院、関西では兵庫県の隈病院が甲状腺疾患の病院として有名です。
バセドウ病で腰痛になることはある?
先述の通り、バセドウ病は、代謝が活発になる病気です。
骨や筋肉での代謝が進むため、骨や筋肉がもろくなることがあります。
よって、骨がもろくなり、腰を支える筋肉が弱くなることで、腰痛としての症状が現れることがあります。
また、バセドウ病の治療で用いる薬が効きすぎると、逆に代謝が低下することで、むくみや体重増加などが起こり、結果的に腰痛などの症状を起こすこともあります。
気になったら病院に行こう
ここまでバセドウ病についてまとめましたが、いかがでしたか?
当てはまる症状が多い場合などは、かならず病院を受診して、早期の治療をこころがけましょう!
【参考】














